Na última década, os cientistas da Northwestern descobriram informações importantes sobre como funcionam as vacinas. Os ingredientes são importantes, mas a disposição física desses ingredientes pode afetar bastante o desempenho.
Depois de validar o conceito em vários estudos, os investigadores aplicaram-no a uma vacina terapêutica contra o cancro, dirigida a tumores provocados pelo HPV. No seu trabalho mais recente, eles descobriram que o simples ajuste da orientação e posição de um único peptídeo direcionado ao câncer pode aumentar significativamente a capacidade do sistema imunológico de atacar tumores.
O estudo foi publicado em 11 de fevereiro progresso científico.
Testando vacinas esféricas de ácido nucleico
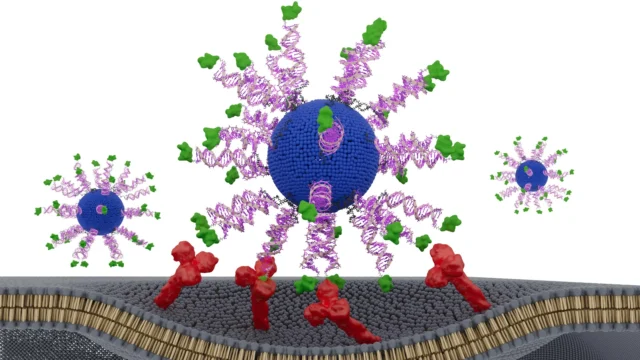
Para explorar esta ideia, a equipa criou uma vacina feita a partir de ácidos nucleicos esféricos (SNAs), estruturas globulares de ADN que entram naturalmente nas células imunitárias e as ativam. Eles então reorganizaram intencionalmente os componentes do SNA em diversas configurações diferentes. Cada versão foi avaliada em modelos animais humanizados de câncer positivo para HPV e em amostras de tumores retiradas de pacientes com câncer de cabeça e pescoço.
Uma configuração proporcionou claramente resultados superiores. Reduziu o crescimento do tumor, prolongou a sobrevivência dos animais e produziu um maior número de células T altamente ativas que matam o câncer. As descobertas mostram que mesmo pequenas mudanças na disposição dos componentes da vacina podem determinar se uma nanovacina produz uma resposta imunitária limitada ou um poderoso efeito de destruição de tumores.
Este princípio forma a base de um campo emergente chamado “nanomedicina estrutural”, um termo cunhado pelo pioneiro da nanotecnologia da Northwestern University, Chad A. Mirkin. Este campo está centrado no SNA, inventado por Mirkin.
“Existem milhares de variáveis que definem um medicamento grande e complexo que é uma vacina”, disse Mirkin, que liderou o estudo. “A promessa da nanomedicina estrutural é a capacidade de identificar entre inúmeras possibilidades as configurações que levam à eficácia máxima e à toxicidade mínima. Em outras palavras, podemos construir medicamentos melhores de baixo para cima”.
Mirkin é professor George B. Rathmann de Química, Engenharia Química e Biológica, Engenharia Biomédica, Ciência e Engenharia de Materiais e Medicina na Northwestern University. Ele ocupa cargos na Weinberg College of Arts and Sciences, na McCormick School of Engineering e na Northwestern University Feinberg School of Medicine. Ele também dirige o Instituto Internacional de Nanotecnologia e é membro do Robert H. Lurie Comprehensive Cancer Center da Northwestern University. Ele co-liderou o estudo com o Dr. Jochen Lorch, professor de medicina da Feinberg e diretor de oncologia médica do Programa de Câncer de Cabeça e Pescoço da Northwestern Medicine.
Além da abordagem tradicional da mistura de vacinas
O desenvolvimento tradicional de vacinas envolve frequentemente a combinação de ingredientes-chave sem um controlo estrutural preciso. Na imunoterapia contra o câncer, moléculas derivadas de tumores chamadas antígenos são combinadas com compostos imunoestimulantes chamados adjuvantes. Misture-os e aplique como uma preparação única.
Mirkin descreve isso como uma “abordagem de mixagem”, onde os componentes carecem de uma organização clara.
“Se você observar como os medicamentos evoluíram nas últimas décadas, veremos que passamos de pequenas moléculas bem definidas para medicamentos mais complexos, mas pouco estruturados”, disse Mirkin. “As vacinas contra a COVID-19 são um excelente exemplo: não existem duas partículas iguais. Embora sejam muito impressionantes e muito úteis, podemos fazer melhor e, para criar a vacina contra o cancro mais eficaz, temos de o fazer.”
A pesquisa no laboratório de Mirkin mostra que organizar antígenos e adjuvantes em estruturas em nanoescala cuidadosamente projetadas pode melhorar significativamente os resultados. Se formulados corretamente, os mesmos ingredientes podem produzir efeitos mais fortes e menos toxicidade do que misturas não estruturadas.
A equipe usou esta estratégia estrutural de nanomedicina para projetar vacinas SNA contra melanoma, câncer de mama triplo-negativo, câncer de cólon, câncer de próstata e carcinoma de células de Merkel. Esses candidatos a medicamentos mostraram resultados promissores em estudos pré-clínicos, e sete medicamentos baseados em SNA entraram em ensaios clínicos em humanos para diversas doenças. O SNA também está incorporado em mais de 1.000 produtos comerciais.
Fortalecimento das respostas das células T CD8 contra cânceres de HPV
No novo estudo, os pesquisadores se concentraram nos cânceres causados pelo papilomavírus humano (HPV). O HPV é a causa da maioria dos cânceres cervicais e de uma proporção crescente de cânceres de cabeça e pescoço. Embora as vacinas preventivas contra o HPV possam parar a infecção, elas não podem tratar o câncer já desenvolvido.
Para satisfazer esta necessidade, a equipa desenvolveu vacinas terapêuticas concebidas para activar as células T “assassinas” CD8, as células mais poderosas do sistema imunitário no combate ao cancro. Cada nanopartícula contém um núcleo lipídico, DNA de ativação imunológica e pequenos fragmentos de proteínas do HPV já presentes nas células tumorais.
Cada versão da vacina contém os mesmos ingredientes. As únicas variáveis são a localização e orientação do peptídeo ou antígeno derivado do HPV. Os pesquisadores testaram três designs. Em um deles, o peptídeo está escondido dentro de nanopartículas. Nos outros dois, aparece na superfície. Para a versão de superfície, o peptídeo está ligado no terminal N ou C, uma diferença sutil que pode afetar a forma como as células imunológicas o reconhecem e processam.
A versão com o antígeno apresentado na superfície através do seu terminal N gerou a resposta imune mais forte. Ele desencadeia oito vezes mais interferon gama do que o importante sinal antitumoral liberado pelas células T assassinas. Essas células T são mais eficazes na destruição de células cancerígenas positivas para HPV. Em modelos de ratos humanizados, o crescimento do tumor foi significativamente retardado. Em amostras de tumores de pacientes com câncer positivo para HPV, as células cancerígenas foram duas a três vezes mais letais.
“Este efeito não vem da adição de novos ingredientes ou do aumento da dosagem”, disse Lorch. “Isso vem da apresentação dos mesmos componentes de uma forma mais inteligente. O sistema imunológico é sensível à geometria da molécula. Ao otimizar a forma como ligamos o antígeno ao SNA, as células imunológicas podem processá-lo com mais eficiência.”
Aproveitando a precisão e a inteligência artificial para redesenhar vacinas contra o câncer
Mirkin agora planeja reexaminar as vacinas candidatas anteriores que se mostraram promissoras, mas não conseguiram gerar respostas imunológicas fortes o suficiente nos pacientes. Ao demonstrar que as estruturas em nanoescala impactam diretamente a eficácia imunológica, esta pesquisa fornece uma estrutura para melhorar as vacinas terapêuticas contra o câncer usando ingredientes existentes. Esta estratégia pode acelerar o desenvolvimento e reduzir custos.
Ele também prevê que a inteligência artificial se tornará uma ferramenta importante no desenvolvimento de vacinas. Os sistemas de aprendizado de máquina podem analisar rapidamente um grande número de combinações estruturais para determinar os arranjos mais eficientes.
“Esta abordagem tem o potencial de mudar a forma como formulamos vacinas”, disse Mirkin. “Podemos ter jogado fora ingredientes de vacinas perfeitamente aceitáveis porque foram formulados de forma errada. Podemos voltar a esses ingredientes e recombiná-los e transformá-los em medicamentos eficazes. Todo o conceito de nanomedicamentos estruturais é um trem que ruge. Mostramos que a estrutura é importante – de forma consistente e sem exceção.”
O estudo, “A colocação e a orientação de E711-19 determinam as respostas das células T CD8+ em vacinas esféricas de ácido nucleico bem definidas”, foi apoiado pelo Instituto Nacional do Câncer (números de prêmios R01CA257926 e R01CA275430), pela Lefkofsky Family Foundation e pelo Robert H. Lurie Comprehensive Cancer Center da Northwestern University.